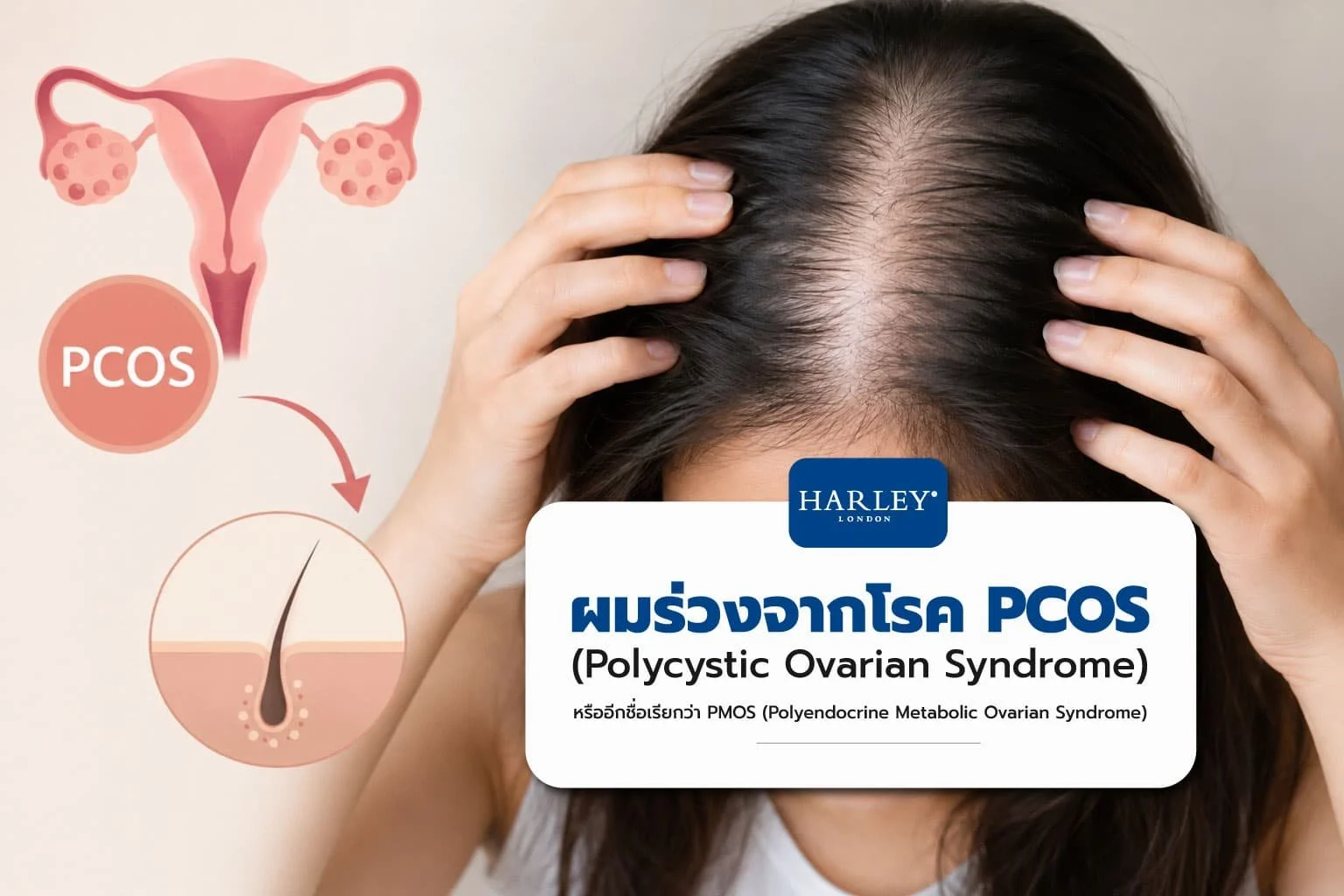
ผมร่วงจาก PCOS (หรือชื่อใหม่ PMOS) เกิดจากอะไร? เจาะลึกกลไกลฮอร์โมนแอนโดรเจนที่ทำให้ผมบาง พร้อมอัพเดทแนวทางดูแลล่าสุดปี 2026
โรค PCOS (Polycystic Ovary Syndrome) หรือที่รู้จักกันในชื่อใหม่ว่า PMOS (Polyendocrine Metabolic Ovarian Syndrome) ทำให้ผมร่วงได้อย่างไร
โรค PCOS ถูกเปลี่ยนชื่อใหม่ในปี 2026 เป็น PMOS (Polyendocrine Metabolic Ovarian Syndrome) เพราะ
ในช่วงหลายทศวรรษที่ผ่านมา ชื่อ Polycystic Ovary Syndrome (PCOS) ได้ถูกใช้อย่างแพร่หลายเพื่ออธิบายภาวะที่เกี่ยวข้องกับความไม่สมดุลของฮอร์โมนในผู้หญิง ซึ่งมีอาการหลากหลายเช่น ประจำเดือนผิดปกติ ภาวะมีลูกยาก สิว น้ำหนักขึ้น และการมีถุงน้ำในรังไข่ อย่างไรก็ตาม การใช้ชื่อ PCOS ถูกตั้งคำถามในวงการการแพทย์และการวิจัย เนื่องจากชื่อดังกล่าวเน้นที่ลักษณะทางกายภาพของรังไข่ (polycystic) มากกว่ากลไกพื้นฐานและผลกระทบเชิงระบบที่แท้จริงของโรค
เหตุผลสำคัญที่มีการเปลี่ยนชื่อเป็น PMOS (Polyendocrine Metabolic Ovarian Syndrome)
สะท้อนความเป็นภาวะหลายระบบ (Polyendocrine) PMOS ชี้ให้เห็นว่าปัญหาไม่ได้จำกัดที่รังไข่เพียงอย่างเดียว แต่เกี่ยวข้องกับความผิดปกติของระบบต่อมไร้ท่อหลายแห่ง เช่น แกนไฮพ็อทาลามัส-พิตูอิทารี-รังไข่ อินซูลินเรซิสแทนซ์ และการทำงานของต่อมหมวกไต การเรียกภาวะนี้ว่า “polyendocrine” ช่วยให้แพทย์และผู้ป่วยเห็นภาพว่าเป็นความผิดปกติทางฮอร์โมนหลายชนิดที่เชื่อมโยงกัน
เน้นมิติทางเมตาบอลิค (Metabolic) ผู้ป่วยจำนวนมากที่ได้รับการวินิจฉัยว่าเป็น PCOS มีปัจจัยเสี่ยงทางเมตาบอลิค เช่น ภาวะดื้อต่ออินซูลิน น้ำหนักเกิน ไขมันหน้าท้องสูง และความเสี่ยงเพิ่มขึ้นต่อการเป็นเบาหวานชนิดที่ 2 โรคหัวใจและหลอดเลือด การเปลี่ยนชื่อจึงช่วยย้ำว่าการจัดการต้องรวมการประเมินและรักษาภาวะแพทย์เมตาบอลิค ไม่ใช่แค่การรักษาอาการที่ผิวเผินหรือเรื่องภาวะมีบุตรยาก
แก้ไขความเข้าใจผิดเกี่ยวกับ “ถุงน้ำหลายใบ” (Polycystic) คำว่า “polycystic” มักทำให้ผู้ป่วยวิตกกังวลว่าเป็นภาวะทางนรีเวชเฉพาะที่ต้องผ่าตัดหรือรักษาเฉพาะจุด ในความเป็นจริง โครงสร้างถุงน้ำบนรังไข่อาจเป็นเพียงผลจากความผิดปกติของฮอร์โมน ไม่ใช่สาเหตุหลักของอาการ การใช้คำว่า PMOS ลดการโฟกัสที่รูปร่างรังไข่และนำความสนใจไปสู่กลไกเชิงสาเหตุและการดูแลเชิงองค์รวม
ส่งเสริมการวินิจฉัยและการรักษาแบบองค์รวม การใช้ชื่อ PMOS สนับสนุนการวินิจฉัยที่ครอบคลุมมากขึ้น รวมถึงการตรวจระดับฮอร์โมนต่าง ๆ การประเมินภาวะเมตาบอลิค การติดตามปัจจัยเสี่ยงหัวใจ-หลอดเลือด และการให้การรักษาที่เป็นการผสมผสาน เช่น การปรับพฤติกรรม การควบคุมน้ำหนัก การใช้ยาที่ช่วยปรับความไวต่ออินซูลิน และการรักษาอาการเฉพาะ เช่น ภาวะมีบุตรยากหรือภาวะผิวมัน/สิว
ลดการตีตราและความคลุมเครือในการสื่อสารทางการแพทย์ ชื่อที่ชัดเจนและสอดคล้องกับสภาพจริงจะช่วยให้การสื่อสารระหว่างผู้เชี่ยวชาญ ผู้ป่วย และผู้ให้บริการสุขภาพชัดเจนขึ้น ลดความสับสนเกี่ยวกับสาเหตุและแนวทางการรักษา และช่วยให้ผู้ป่วยเข้าใจว่าจำเป็นต้องติดตามสุขภาพระยะยาว ไม่ใช่การรักษาชั่วคราวเท่านั้น
ผลที่คาดหวังจากการใช้ชื่อ PMOS (Polyendocrine Metabolic Ovarian Syndrome)
ชัดเจนด้านการวินิจฉัยและการสื่อสาร
การใช้ชื่อ PMOS ช่วยให้ผู้ให้บริการด้านสุขภาพสามารถสื่อสารลักษณะของภาวะได้อย่างชัดเจนมากขึ้น โดยรวมองค์ประกอบสำคัญคือความผิดปกติของระบบต่อมไร้ท่อ (polyendocrine), ความผิดปกติเมตาบอลิก และความเกี่ยวข้องกับรังไข่ ซึ่งลดความกำกวมเมื่อเทียบกับคำศัพท์ทั่วไปที่อาจแยกอาการแต่ละส่วนออกจากกัน
การกำหนดแนวทางการรักษาที่ครอบคลุม
ชื่อที่เน้นหลายระบบ (polyendocrine + metabolic + ovarian) ส่งสัญญาณว่าการรักษาจำเป็นต้องเป็นแบบสหสาขาวิชาชีพ ครอบคลุมทั้งการปรับฮอร์โมน การจัดการเมตาบอลิซึม (น้ำหนัก, ดัชนีมวลกาย, การดื้อต่ออินซูลิน) และการดูแลสุขภาพสืบพันธุ์ ส่งผลให้ผู้ป่วยมีแนวทางการดูแลที่เป็นองค์รวมมากขึ้น
การส่งเสริมการวิจัยและการจำแนกโรค
การตั้งชื่อที่ชัดเจนช่วยกระตุ้นการวิจัยเชิงระบบ เพื่อกำหนดเกณฑ์การวินิจฉัย ขอบเขตอาการ ชีวเครื่องหมาย และผลลัพธ์การรักษา ทำให้งานวิจัยสามารถเทียบเคียงและสังเคราะห์ข้อมูลได้ดีขึ้น
การเพิ่มการรับรู้ของผู้ป่วยและการศึกษา
ชื่อที่เป็นระบบช่วยให้การให้ความรู้แก่ผู้ป่วยและสาธารณชนง่ายขึ้น ผู้ป่วยอาจเข้าใจได้ดีกว่าภาวะที่มีหลายอาการแยกจากกัน และตระหนักถึงความจำเป็นในการตรวจและติดตามหลากหลายมิติ เช่น การตรวจระดับฮอร์โมน เมตาบอลิซึม และการประเมินภาวะรังไข่
ผลกระทบต่อการดูแลระยะยาวและการป้องกันโรคแทรกซ้อน
เมื่อมองเป็นกลุ่มอาการเชื่อมโยงกัน จะเพิ่มโอกาสในการติดตามและจัดการปัจจัยเสี่ยงระยะยาว เช่น เบาหวานชนิดที่ 2 โรคหัวใจและหลอดเลือด ภาวะไม่เจริญพันธุ์ หรือปัญหาเมตาบอลิซึมอื่น ๆ ซึ่งอาจลดภาระโรคแทรกซ้อนในอนาคต
ความเสี่ยงของการตีตราหรือการติดป้ายกำกับ
ชื่อใหม่อาจนำมาซึ่งการตีความที่ทำให้ผู้ป่วยรู้สึกถูกติดป้าย หากใช้โดยไม่อธิบายบริบททางการแพทย์อย่างระมัดระวัง จึงจำเป็นต้องมีการให้ข้อมูลที่ชัดเจนและการสื่อสารด้วยความอ่อนไหว
ผลต่อนโยบายการรักษาและการประกันสุขภาพ
หากได้รับการยอมรับในวงการแพทย์ ชื่อ PMOS อาจมีผลต่อแนวทางการรักษามาตรฐาน โปรโตคอลการวินิจฉัย และการคุ้มครองในระบบประกันสุขภาพ ซึ่งอาจช่วยให้ผู้ป่วยเข้าถึงการตรวจและการรักษาที่จำเป็นได้ง่ายขึ้น
ทำไมถึงต้องเปลี่ยนชื่อเป็น PMOS?
สาเหตุหลักมาจากความพยายามที่จะแก้ไข "ความเข้าใจผิด" ที่สะสมมานานหลายทศวรรษ:
คำว่า "Polycystic" ทำให้เข้าใจผิด: ชื่อเดิมสื่อว่าโรคนี้เกิดจาก "ถุงน้ำในรังไข่" (Cysts) แต่ในความเป็นจริง สิ่งที่เห็นในอัลตราซาวนด์คือ ถุงไข่ใบเล็กๆ (Follicles) ที่หยุดการเจริญเติบโตเนื่องจากฮอร์โมนผิดปกติ ไม่ใช่ถุงน้ำที่เป็นอันตรายหรือต้องผ่าตัดออก การใช้ชื่อเดิมทำให้คนไข้จำนวนมากกังวลผิดจุด
ความสำคัญไม่ได้อยู่ที่ "รังไข่" เพียงอย่างเดียว: ชื่อใหม่ (PMOS) ใส่คำว่า "Polyendocrine" และ "Metabolic"เข้าไป เพื่อสะท้อนว่าโรคนี้คือ ความผิดปกติของระบบต่อมไร้ท่อและระบบเผาผลาญ ทั้งร่างกาย (เช่น ภาวะดื้ออินซูลิน, ฮอร์โมนแอนโดรเจนสูง) ไม่ใช่แค่โรคของระบบสืบพันธุ์หรือรังไข่เท่านั้น
เพื่อการวินิจฉัยที่แม่นยำขึ้น: ผู้หญิงบางคนมีอาการครบตามเกณฑ์ (เช่น ประจำเดือนขาด, ขนดก, ผมร่วง) แต่ไม่มีถุงน้ำในรังไข่ ทำให้สับสนว่าตนเองเป็น PCOS หรือไม่ ชื่อ PMOS จึงช่วยให้การวินิจฉัยครอบคลุมอาการทางระบบเผาผลาญได้ชัดเจนกว่า
ใช้เวลาเปลี่ยนเข้าระบบนานกี่ปี?
การเปลี่ยนชื่อโรคระดับโลกไม่สามารถทำได้ในข้ามคืน จึงมีการกำหนด "ระยะเวลาเปลี่ยนผ่าน (Transition Period)" ไว้ดังนี้:
ระยะเวลาเปลี่ยนผ่านรวม: กำหนดไว้ที่ 3 ปี (พ.ศ. 2569 – 2571)
ช่วงปี 2026 (ปีปัจจุบัน): เริ่มประกาศใช้อย่างเป็นทางการในวารสารวิชาการ (เช่น The Lancet) และตามงานประชุมทางการแพทย์ระดับโลก เพื่อให้บุคลากรทางการแพทย์รับทราบ
การปรับปรุงรหัสโรค (ICD): คาดว่าจะมีการอัปเดตรหัสในบัญชีจำแนกสถิติระหว่างประเทศของโรค (ICD-11) ให้สอดคล้องกันภายในปี 2028
การสื่อสารกับผู้ป่วย: ในช่วง 3 ปีนี้ แพทย์มักจะใช้ชื่อควบคู่กันไปว่า "PMOS (หรือที่เคยเรียกว่า PCOS)" เพื่อไม่ให้เกิดความสับสนในการสื่อสารและฐานข้อมูลเดิมครับ
*หมายเหตุ: การใช้ชื่อ PMOS คาดว่าจะช่วยเพิ่มความชัดเจนในการวินิจฉัยและการสื่อสารทางการแพทย์ ส่งเสริมแนวทางการรักษาแบบองค์รวม กระตุ้นงานวิจัย และเพิ่มการรับรู้ของผู้ป่วย แต่อย่างไรก็ตามควรมีการสื่อสารและให้ความรู้ควบคู่ไปกับการใช้ชื่อเพื่อหลีกเลี่ยงการตีตราและความเข้าใจผิดทางสังคมและการแพทย์ ดังนั้นในบทความเรื่อง “วิธีดูแล-แก้ผมร่วงจาก PCOS / PMOS*’ จะมีการใช้คำว่า PCOS เป็นหลักในการอธิบายเรื่องผมร่วงตามที่ระบุอ้างอิงข้อมูลจาก Medical Journal ที่มีในปัจจุบันเท่านั้น เพราะการวิจัยเรื่องผมร่วงจาก PMOS ยังไม่พบข้อมูลอ้างอิง มีเพียงการแจ้งเปลี่ยนชื่อโรค PCOS (Polycystic Ovary Syndrome) เป็น PMOS (Polyendocrine Metabolic Ovarian Syndrome) และยังไม่แน่ว่าอาจมีความเปลี่ยนแปลงในอนาคตด้านการใช้ชื่อนี้หรือไม่
โรค PMOS (Polyendocrine Metabolic Ovarian Syndrome) หรือที่รู้จักกันในชื่อเดิมว่า PCOS (Polycystic Ovary Syndrome) ทำให้ผมร่วงได้อย่างไร และต่างจากผมร่วงพันธุกรรม (Genetic Hair Loss) อย่างไร
สาเหตุที่ PCOS ทำให้ผมร่วง
ความไม่สมดุลของฮอร์โมน: ผู้หญิงที่เป็นโรค PMOS หรือที่รู้จักกันในชื่อเดิมว่า PCOS มักมีระดับฮอร์โมนเพศชาย (androgen) สูงขึ้น เช่น เทสโทสเตอโรน (Testosterone) และ dihydrotestosterone (DHT) ซึ่งฮอร์โมนเหล่านี้มีผลต่อรอบการเจริญของรูขุมขนบนหนังศีรษะ (Hair Follicles) ทำให้เส้นผมเข้าสู่ระยะพัก (telogen) และร่วงมากขึ้น
ความไวต่อแอนโดรเจนของรูขุมขนบนหนังศีรษะ: บางคนมีตัวรับแอนโดรเจนที่รูขุมขนไวกว่า จึงตอบสนองต่อฮอร์โมนเพศชายได้แรงกว่า แม้ระดับฮอร์โมนจะไม่สูงมากก็เกิดผมร่วงได้
ความเครียดจากเมตาบอลิซึม: PCOS มักเกี่ยวข้องกับภาวะดื้อต่ออินซูลิน (insulin resistance) ซึ่งส่งผลต่อภาวะอักเสบระดับต่ำ ประจำเดือนมาไม่ปกติ สิวฮอร์โมน และความเครียดของร่างกาย ซึ่งสามารถกระตุ้นการหลุดร่วงของเส้นผมอย่างต่อเนื่องได้
ปัจจัยร่วมอื่นๆ: การไม่สมดุลของฮอร์โมนไทรอยด์ โภชนาการไม่เพียงพอ และยาบางชนิดที่ใช้รักษา PCOS อาจมีผลข้างเคียงทำให้ผมร่วงเพิ่มเติมได้ด้วย
ลักษณะผมร่วง-ผมบางจาก PCOS
มักผมร่วงเป็นแบบกระจาย (overall thinning) โดยเห็นผมบางทั่วศีรษะโดยเฉพาะบริเวณกลางส่วนบนและแนวแสก (Hair Parting) มากขึ้น
อาจมีอาการผมบางบริเวณส่วนกลางหน้า (Thinning at crown) และผมบางโดยรวมมากกว่าการหลุดเป็นหย่อม
มักเกิดพร้อมอาการอื่นของ PCOS เช่น ประจำเดือนไม่สม่ำเสมอ สิว หน้าและบริเวณตามตัวมีขนดก (hirsutism) น้ำหนักเพิ่มและอื่นๆ
ความต่างระหว่างผมร่วงจาก PCOS กับผมร่วงพันธุกรรม
สาเหตุหลัก
ผมร่วงจาก PCOS: เกิดจากความผิดปกติของฮอร์โมนและเมตาบอลิซึม (Metabolism) ในร่างกาย โดยเฉพาะแอนโดรเจนและอินซูลิน
ผมร่วงจากพันธุกรรม (Genetic Hair Loss): เกิดจากปัจจัยทางพันธุกรรมร่วมกับฮอร์โมนแอนโดรเจนที่ทำให้รูขุมขนบนหนังศีรษะอ่อนแอลงตามกรรมพันธุ์
ลักษณะการกระจาย
PCOS: ผมร่วงมักเป็นแบบกระจายทั่วๆ ไป โดยเฉพาะส่วนบนของศีรษะและแนวแสก
พันธุกรรม: ในผู้หญิงมักมีการบางบริเวณแสกกลางศีรษะ (female pattern hair loss) โดยเส้นผมบริเวณกลางศีรษะและแนวแสกบางชัดเจนจนเริ่มเห็นหนังศีรษะชัดเจน หากในผู้ชายมักเป็นแบบถอยร่นของแนวผมข้างหน้าและศีรษะล้านเป็นหย่อม
อายุและการเริ่มต้น
PCOS: มักเริ่มในช่วงวัยเจริญพันธุ์ (มักเริ่มตั้งแต่อายุรุ่นสาวเมื่อมีอาการรบกวนของรอบเดือน)
พันธุกรรม: อาจเริ่มได้ตั้งแต่วัยรุ่นจนถึงวัยกลางคน ขึ้นกับกรรมพันธุ์
อาการร่วม
PCOS: มีอาการทางระบบอื่นร่วม เช่น ประจำเดือนไม่ปกติ น้ำหนักขึ้น สิว และขนดก
พันธุกรรม: มักมีเฉพาะอาการผมร่วง โดยไม่มีอาการเมตาบอลิซมหรือประจำเดือนผิดปกติเป็นหลัก
การสังเกตและดูแล
PCOS: การรักษามุ่งแก้สาเหตุพื้นฐาน เช่น การปรับฮอร์โมน (ยาคุม ฮอร์โมนบางชนิด), ลดดื้อต่ออินซูลิน (การควบคุมน้ำหนัก ไดเอ็ต การปรับวิธีการใช้ชีวิตเป็นต้น)
พันธุกรรม: ขึ้นอยู่กับแต่ละบุคคล เช่นการเช็คว่าช่วงวัยอะไรที่เริ่มมีความเปลี่ยนแปลงของอตราผมร่วงและความไวต่อฮอร์โมนบางชนิดในร่างกายที่ส่งผลต่อผมร่วงโดยตรงและลักษณะผมบาง ผู้ชายจะไม่มีเรื่องผมร่วงจาก PCOS แต่ผู้หญิงที่มีความผิดปกติ หรือ ฮอร์โมนเพศชายที่ไม่สมดุลอาจเป็นผมร่วงจาก PCOS
การดูแลผมร่วงจากโรค PCOS หรือ PMOS* ด้วยการเลือกวิธีที่ไม่กระทบระบบฮอร์โมนในร่างกาย หรือ สร้างอาการอักเสบบนศีรษะ
ภาพรวมสั้น ๆ
ผมร่วงที่สัมพันธ์กับ PCOS มักเกิดจากความไม่สมดุลของฮอร์โมน (เช่น ฮอร์โมนแอนโดรเจนสูง) และปัจจัยการอักเสบหรือความเครียดของรากผม สภาพรูขุมขนบนหนังศีรษะ (hair follicles)
topical scalp serum ที่มีการผ่านการวิจัยและทดลองการใช้จริงในสภาพหนังศีรษะที่อาศัยในประเทศไทยที่มีอากาศร้อนชื้น เสี่ยงเกิดภาวะศีรษะอุดตัน อักเสบ แพ้ง่าย และไม่ผสมยาเร่งผม สามารถช่วยบำรุงหนังศีรษะ ลดอัตราการขาดหลุดร่วงของเส้นผม กระตุ้นสภาวะแวดล้อมให้เหมาะสมกับการงอกใหม่ของเส้นผม ลดการอักเสบ และยืดอายุวงจรเส้นผมโดยไม่ใช้สารกระตุ้นฮอร์โมนหรือยาบางชนิดที่มีผลข้างเคียง
การเลือกแชมพูที่ใช้ให้ถูกกับสภาพหนังศีรษะของแต่ละบุคคลก็เป็นเรื่องสำคัญ ไม่แนะนำให้ฟังแต่รีวิวที่เป็นประสบการ์ณ ความรู้สึกของบุคคลอื่น แต่เน้นให้ความสำคัญให้ถูกหลักคือการเช็ค วิเคราะห์สภาพหนังศีรษะในปัจจุบันก่อนตัดสินใจเลือกใช้แชมพู อย่าลืมว่าสภาพหนังศีรษะสามารถเกิดความเปลี่ยนแปลงได้เสมอ ผู้ที่เป็นโรค PCOS อาจมีความเปลี่ยนแปลงของสภาพหนังศีรษะที่ต้องดูแลให้ตรงจุด
การเลือก serum ที่เหมาะสม
หลีกเลี่ยง:
ผู้ที่มีโรคประจำตัวอย่าง PCOS ที่มีผลเกี่ยวกับระบบฮอร์โมนไม่สมดุล แนะนำให้หลีกเลี่ยงสารที่มีฤทธิ์ฮอร์โมนหรือยาที่ต้องสั่งโดยแพทย์ เช่น มิโนซิดิล (Minoxidil) หรือ สเตอรอยด์ (Steroid) ในผลิตภัณฑ์ที่โฆษณาว่าเป็น “เซรัม” เพราะบางกรณีที่หนังศีรษะเกิดการอังเสบ ผมร่วงหนักเป็นเดือนๆ หลังหยุดการใช้ผลิตภัณฑ์อาจเกิดจากพวกเซรัมที่ผสมยาเร่งผมขึ้นเหล่านี้
ส่วนผสมที่อาจระคายเคืองสูง เช่น แอลกอฮอล์แรง น้ำหอมเข้มข้น ซัลเฟตแรง หรือ อื่นๆ
มองหาผลิตภัณฑ์ที่ใช้มานานเป็นหลายปี น่าเชื้อถือ มีแบ่งหมวดหมู่การใช้ให้เหมาะกับผู้ที่มีลักษณะหนังศีรษะแพ้ง่ายและไม่ควรทำร้ายสภาพรูขุมขนบนหนังศีรษะ (hair follicles) ที่เป็นหัวใจหลักในการลดอัตราผมร่วงและการขึ้นของเส้นผมตามธรรมชาติ
ระวังกลุ่มเซรัมประเภทอ้างว่าสามารถแก้ไขปัญหาแบบ “All in One” หรือแก้ไขได้ทุกปัญหาแบบครบในขวดเดียว ต้องดูให้รอบคอบ
ไม่แนะนำให้ใช้ผลิตภัณฑ์หลายอย่างพร้อมกันเพื่อหวังผลที่เร็วขึ้น อาจไม่สามรถแยกแยะได้ว่าผลที่ดีหรือไม่ดีเกิดจากอะไร ทำให้สับสนในข้อเท็จจริงของการประเมินผล
การปรับวิถีชีวิตเพื่อจัดการภาวะ PCOS
ปรับอาหาร
ลดน้ำตาลและคาร์โบไฮเดรตที่แปรรูป: หลีกเลี่ยงเครื่องดื่มหวาน ขนมปังขาว ขนมอบและของขบเคี้ยวที่ให้พีคน้ำตาลสูง เพื่อช่วยควบคุมอินซูลินและระดับน้ำตาลในเลือด
เลือกคาร์โบไฮเดรตเชิงซ้อน: ข้าวกล้อง โฮลเกรน ถั่ว และผักที่มีเส้นใยสูง ช่วยให้ระดับน้ำตาลคงที่และรู้สึกอิ่มนาน
เพิ่มโปรตีนและไขมันที่ดี: โปรตีนไม่ติดมัน (ปลา ไก่ เต้าหู้) และไขมันดีจากอโวคาโด น้ำมันมะกอก เมล็ดและถั่ว ช่วยควบคุมความอยากอาหารและฮอร์โมน
รับประทานผักผลไม้หลากสี: ให้วิตามิน แร่ธาตุ และสารต้านอนุมูลอิสระ สนับสนุนการอักเสบที่ลดลง
พิจารณาอาหารที่มีดัชนีน้ำตาลต่ำ (low GI): ช่วยควบคุมอินซูลินในผู้ป่วย PCOS
ควบคุมน้ำหนักอย่างยั่งยืน
ลดน้ำหนักแม้เพียง 5–10% ของน้ำหนักตัวสามารถช่วยปรับการทำงานของฮอร์โมนและวงรอบเดือน
ตั้งเป้าการลดน้ำหนักแบบค่อยเป็นค่อยไปด้วยการผสมผสานอาหารและการออกกำลังกาย
หลีกเลี่ยงการอดอาหารอย่างรุนแรงหรือไดเอทแบบแฟชั่นซึ่งอาจทำให้อินซูลินและฮอร์โมนแย่ลง
ระวังสุขภาพจิตช่วงที่กำลังปรับการลดน้ำหนัก
ออกกำลังกายเป็นประจำ
แนะนำการออกกำลังกายคาร์ดิโอผสมกับการฝึกแรงต้าน เช่น เดินเร็ว วิ่งเหยาะ ปั่นจักรยาน ควบคู่กับเวทเทรนนิ่ง 2–3 ครั้งต่อสัปดาห์
รักษาความสม่ำเสมอมากกว่าระดับความเข้มข้นสูงเพียงครั้งคราว
จัดการความเครียด
ความเครียดเรื้อรังเพิ่มระดับคอร์ติโซลซึ่งมีผลต่อฮอร์โมนเพศและอินซูลิน ฝึกเทคนิคผ่อนคลายเช่น การหายใจลึก การทำสมาธิ โยคะ หรือการเดินในธรรมชาติ
สร้างกิจวัตรนอนที่ดี: นอนให้เพียงพอ (7–9 ชั่วโมง) และรักษาเวลานอน-ตื่นให้สม่ำเสมอ
เลิกบุหรี่และจำกัดแอลกอฮอล์
การสูบบุหรี่เพิ่มความเสี่ยงต่อปัญหาหลายด้านที่เกี่ยวข้องกับ PCOS รวมถึงระดับอินซูลินและการอักเสบ
ดื่มแอลกอฮอล์ในปริมาณจำกัดหรือหลีกเลี่ยงเพื่อลดผลกระทบต่อการเผาผลาญและการนอน
ผมร่วงมีส่วนเกี่ยวกับการใช้บุหรี่และแอลกอฮอล์
ตรวจติดตามทางการแพทย์อย่างสม่ำเสมอ
ปรึกษาแพทย์หรือผู้เชี่ยวชาญด้านต่อมไร้ท่อ/สูตินรีแพทย์เพื่อประเมินฮอร์โมน เมตาบอลิซึมและความเสี่ยงโรคหัวใจ/เบาหวาน ดูข้อมูลผลข้างเคียงขอยาคุมหากแพทย์สั่งยาให้เพื่อมาปรับฮอร์โมน ยาบางชนิดก็มีผลข้างเคียงอื่นๆ ตามมาได้ บางท่านอาจแพ้ยารุนแรง ควรศึกษาให้รอบคอบเพื่อความปลอดภัย
หากจำเป็น อาจมีการใช้ยาเพื่อควบคุมการตกไข่หรืออินซูลินร่วมกับการปรับวิถีชีวิต
พิจารณาการเสริมอาหารอย่างมีข้อมูล
อาหารเสริมอาจมีผลแตกต่างในแต่ละบุคคล ควรปรึกษาแพทย์ผู้เชี่ยวชาญฯ และเช็คข้อเท็จจริงจากผลตรวจเลือดก่อนตัดสินใจไปซื้ออะไรมาทานเอง
ขอขอบคุณข้อมูลจาก :
Hasan, F. (2026). Frequency of androgenic alopecia in patients presenting with polycystic ovarian syndrome at tertiary care hospital Karachi. Journal of Pakistan Association of Dermatologists, 36(1), 10–15.
Herskovitz, I. (n.d.). Female Pattern Hair Loss. International Journal of Endocrinology and Metabolism.
Ho, C. H. (n.d.). Androgenetic Alopecia. StatPearls - NCBI Bookshelf.
Huang, F. (2026). Lifestyle factors affecting the pathogenesis of androgenetic alopecia: a literature review. Frontiers in Public Health.
Pinto, J., Cera, N., Camerino, C., Beires, J., & Pignatelli, D. (2025). Androgens and Hirsutism in a Large Cohort of Portuguese Women. Journal of Clinical Medicine, 14(3), 673.
Shukla, A., & Mandel, L. (2018). Polycystic Ovarian Syndrome. Obesity Management, 31–40.
From PCOS to PMOS: Why the Name Changed in 2026
Consensus Publication: Teede, H. J., et al. (2026). "Polyendocrine metabolic ovarian syndrome, the new name for polycystic ovary syndrome: a multistep global consensus process." The Lancet. Published online May 12, 2026. DOI: [10.1016/S0140-6736(26)00717-8].
Official Press Release: Endocrine Society. (2026, May 12). Polyendocrine Metabolic Ovarian Syndrome: New name to improve diagnosis and care of condition affecting 170 million women worldwide. Washington, DC.